「健診」と「検診」 読み方が同じですが、違います
健診・・病気にならないようにする、生活習慣改善が目的
健診は健康診断の略で、健康を診断するのが目的です。会社で行う定期健診や、特定健診(特定健康診査)が主のものになります。肥満は、血圧はなど、体の全体的なチェックを行い、生活習慣を見直すことが目的ですので、一次予防(病気にならないようにする。生活習慣改善や予防接種など)の検査となります。
検診・・病気を早期発見するのが目的
検診は検査することが目的です。ガン検診(胃がん、大腸がん、肺がん、子宮がん、乳がん等)や、歯科検診など、特定の臓器を検査することを目的とした場合の検査を表します。予防医学的には、早期発見が目的ですから、二次予防(病気になってしまった人を早期発見・早期治療する)の検査になります。
ガン検診
年に1度、定期的に職場や学校、医療機関などで「健康診断(=健診)」を受診していると思います(けっこうさぼっている人もいてこまりものです)。ただこれだけで充分かといえば、たりません。
二人に一人ががんになる時代です。万が一ではなく、1/2の危険に備えなくてはなりません。
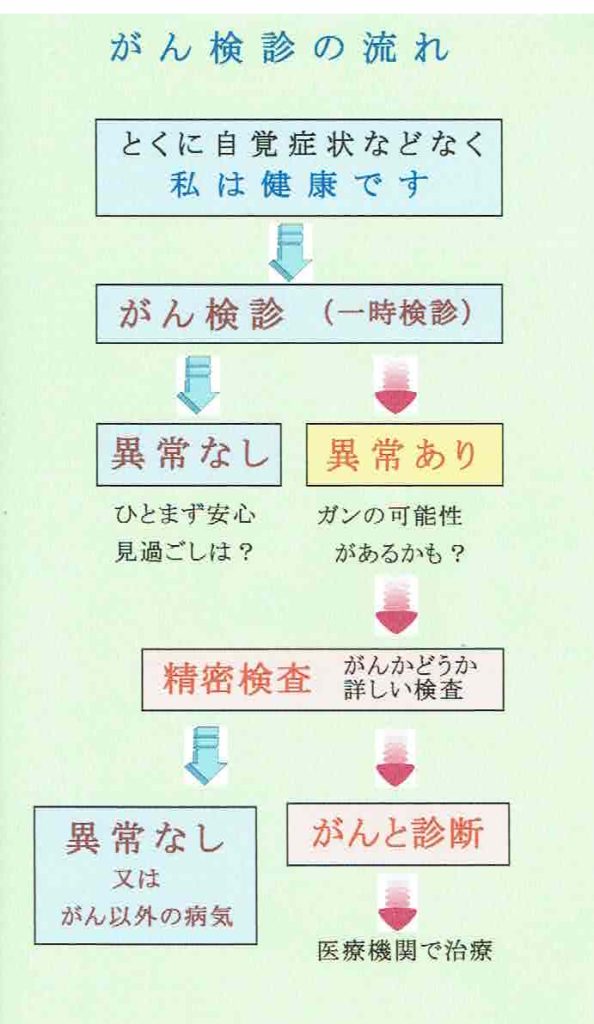
がん検診の流れ
検査法も様々です
がん検診は、がんを対象にした検査ですが、胃や大腸、肺、乳房など、がんができる部分が異なればがんの特徴も変わってきます。そのため、がんを調べるのに適した検査も変わってきます。
ガンの種類
がん罹患数(2018年予測)ですが、男女計で100万人です。
| 全がん | 1,013,600 |
| 大腸 | 152,100 |
| 胃 | 128,700 |
| 肺 | 125,100 |
| 乳房 | 86,500 |
| 前立腺 | 78,400 |
| 膵臓 | 40,000 |
| 肝臓 | 39,600 |
| 悪性リンパ腫 | 32,400 |
| 腎・尿路 | 31,600 |
| 皮膚 | 29,400 |
| 子宮 | 27,500 |
| 口腔・咽頭 | 23,000 |
| 胆嚢胆管 | 22,700 |
| 食道 | 22,300 |
| 膀胱 | 20,800 |
| 甲状腺 | 19,800 |
| 白血病 | 14,100 |
| 卵巣 | 10,600 |
| 多発性骨髄腫 | 7,800 |
| 脳中枢神経 | 5,000 |
| 咽頭 | 4,700 |
五大がん
、•肺がん•胃がん•大腸がん•肝がん•乳がんです。
厚生労働省が、がん検診の効果が科学的に証明されていると検診を推奨しているがんです。
肺がん
全がん死亡者の約20%を占めています。
国の指針では、死亡率減少効果を示す相応な証拠があることから、肺がん検診として、胸部エックス線(レントゲン)検査(二重読影、比較読影が必要)が推奨されています。 50歳以上で喫煙指数(1日の喫煙本数×喫煙年数)が600以上の人は喀痰細胞診もおこなうべきとされています。「低線量CT」も用いられていますが、死亡率減少効果の有無を判断する証拠が不十分と判定されています。さて実際のところどうなのでしょうか。
胸部エックス線(レントゲン)検査では、早期の小さながんまで発見するのはなかなか難しいのが現状です。胸部エックス線(レントゲン)写真では、肺の約3分の1は近接する臓器(心臓や血管、横隔膜など)と重なりますので、小さな肺がんを見つけることが困難な場合があります。このため、近年ではより小さな病変を検出することができる胸部CTを検診として行う施設が増えてきています。CTは断層画像ですから重なりがありません。CT検診による肺がん発見率は、胸部エックス線検診に比べて10倍程度高く、発見された肺がんは早期の比率が高く、当然にその治療成績も良好です。
米国国立がん研究所(NCI)は、CT検診により検診受診集団の肺がん死亡率が減少するかを調べる大規模な臨床試験を、55歳から74歳の重喫煙者を対象に行い、その結果、胸部単純エックス線検診群に比べ低線量肺がんCT検診群の肺がん死亡率が約20%減少し、総死亡(肺がん以外の原因も含めた死亡)も6.7%減少したことが報告されています。
がん検診ガイドラインでは、非低線量CTは、被曝の面から健常者への検診として用いるべきではないとされています。ただ最近は、実効線量で1mSv(ミリシーベルト)以下という超低線量で検査を行うことができるようになっていて、被爆量をそれはど心配しなくてよくなっています。
また、肺気腫、肺炎、気管支拡張症、抗酸菌感染症、心臓や血管の動脈硬化像、乳がんなども発見できることがあり有用です。
胃がん
がん検診ガイドラインでも、胃がん検診として胃X線検査および胃内視鏡検査を推奨しています。
日本では毎年で5万人弱の方が胃がんで亡くなっています。その数は年々減少傾向にありますが、それでもがん種別死因2位です。一方、早期胃がんの治療成績は極めて良好です。早期胃癌はほとんど症状がありませんので、年に一回は検診を受けることをお勧めします。
バリウムと胃カメラとどちらが良いか
正直なところで胃カメラに軍配を上げたい気はします。胃カメラ(内視鏡検査)で、がんが疑われる場合には、生検といって組織の一部をつまみ出して顕微鏡検査を行うことができます。バリウムは胃の全体像を映すことが出来るなど、利点もあるのですが、胃の上部は映りにくい、被爆の問題など、できれば胃カメラでしょう。偽陽性、過剰診断のほか、前処置の咽頭麻酔によるショックや穿孔・出血などの偶発症がおこることがあるとされますが、実際耳にしたことはありません。できれば胃がんの原因として強く疑われているヘリコバクターピロリ菌の検査も受け、陽性ならば除菌をおこなうべきと思います。
大腸がん
食生活が欧米化し、脂肪の摂取量が増えたことで、今やガンのうち第一位です。
大腸がん検査の検診法の代表に、便潜血検査があります。この検査は、便の中に血液が混入していないかどうかを調べるののですが、2日連続で便を採取します。採便棒を使って便を擦り、保存液の入った容器に便を入れ、検査を行う医療施設へ提出し結果が判明します。採取方法は簡単で、身体に負担がかからず、食事制限をする必要はないです。うんこを摂るのが気持ち悪いというぐらいで、とても合理的な方法です。
ただし、便潜血検査は大腸がんを「見つけることもある」ぐらいに考えていただいたほうがよい検査です。陰性だから大腸がんはないというわけではありません。また、陽性だから必ず大腸がんがあるというわけでもありません。
便潜血検査で陽性になるというのは、便に血液が混じっているということです。そして便に血液が混ざる病気は大腸がん以外にもたくさんあります。また逆に大腸がんでも、出血を伴わない場合も多くあります。陽性となった場合、確定診断のために内視鏡検査を行いますが、実際に検査をしてみると大腸がんであることはむしろ少なく、頻度が高いのは痔などの疾患です。便潜血検査で運良く見つけることができても、多くは進行大腸がんです。
進行して大きくなった大腸がんは、そこを硬い便が通過する際に擦れて傷つき、出血するので、便潜血検査で陽性となって、その後の精密検査(大腸内視鏡検査)で大腸がんが見付かる場合のほとんどがこうした状態です。
大腸がんができたのが、運悪く、軟らかい便の通る場所であれば擦れて出血が起こることがないため見逃してしまうことになりますし、大腸がんが小さく、便の通過を邪魔しない程度のサイズであれば出血が起こりません。ですから、陰性であっても大腸がんがないとは限らないのです。
大腸がん検診として便潜血検査が行われているため、「陰性だったから大丈夫」と考えてしまうのは、とても危険なことなのです。
やはり内視鏡検査かな
すべてのがんにいえることですが、大腸がんもかなり進行しないと自覚症状がほとんどありませせん。早期発見のためには定期的な内視鏡検査が不可欠です。また、前がん病変である大腸ポリープを切除することで、大腸がんの予防も可能です。
大腸内視鏡のリスク
出血・腸管穿孔(腸に穴が開くこと)頻度:約0.04%
前処置(下剤内服)に伴う腸閉塞および腸管穿、薬剤アレルギーなどをあわせると、大腸内視鏡検査による偶発症は0.06%、死亡は0.001%あるとされています。前の日の食事制限も、胃カメラよりきつくちょっと大変な検査ではあります。
肝臓がん
肝がんの成因は、B型肝炎かC型肝炎でした。特にC型肝炎ウイルスによるものが81%と多かったのですが、治療法が確立して激減しています。(B型は13%にすぎません)。慢性肝炎は進行すると肝硬変となり、肝硬変の状態に近づくほど肝がん発生のリスクが高くなります。しかしまだ肝硬変にはほど遠い慢性肝炎の状態であっても肝癌が発生することがあり油断はなりません。特にB型肝炎では、肝臓の数値が正常であり一見するとまったく正常な肝臓である人でも突然に肝ガンができることがあります。発見時期が遅れることが往々にしてあり、肝炎ウイルスに感染している人は定期的に腹部超音波などの検査をうけることが大切です。また最近、激増しているのが、脂肪肝からの肝がんです。
超音波(エコー)検査
体の表面にあてた器具から超音波を出し、臓器で反射した超音波の様子を画像化して観察する検査です。がんの場所によっては、検査が困難な場合や、皮下脂肪が厚い場合は、十分な検査ができないことがあります。痛みもなくとっても楽な検査です。
腫瘍マーカー検査
腫瘍マーカーとは、体のどこかにがんが潜んでいると異常高値を示す血液検査の項目で、がんの種類に応じて多くの種類があります。
肝細胞がんでは腫瘍マーカーは、AFP(アルファ・フェトプロテイン)やPIVKA-II(ピブカ・ツー)、AFP-L3分画(AFPレクチン分画)が有効です。腫瘍が小さい場合の診断では、2種類以上の腫瘍マーカーを測定することが推奨されています。血液を採血するだけですみます。初めて肝臓がんと診断された人の中の約半数が、なんらかの腫瘍マーカーが上昇しているとされますが、肝細胞がんでもこれらのマーカーがいずれも陰性のことがあります。
子宮頸がん
子宮頸がんは、子宮の入り口の子宮頸部とよばれる部分から発生するがんです。子宮の入り口付近に発生することが多いので、普通の婦人科の診察で観察や検査がしやすいため、発見されやすいです。また、早期に発見すれば比較的治療しやすく、予後のよいがんですが、進行すると治療が難しいことから、早期発見が極めて重要といえます。子宮頸がんはその多くにヒトパピローマウイルス(HPV:Human Papillomavirus)の感染が関連しています。性交渉で感染するウイルスです。子宮頸がんの患者さんの90%以上からHPVが検出されます。
子宮頸部細胞診によってがん細胞を見つけます
細胞診は、子宮頸部の表面から綿棒などでこすりとった細胞を顕微鏡で調べます約1%に精密検査が必要となり、精密検査でがんと確定診断されるかたは、約10%です。簡単な検査ですので、2年に1度は受けるべきです。また子宮頸がんの発生率は、50歳以上の中高年層では減ってきていますが、逆に20歳から29歳では急激に増加しています。性活動が活発な方は特に注意が必要です。
子宮体がん
子宮体がんは、病状が進行していない早期の段階で出血を来すことが多く、不正性器出血での発見が約90%といわれています。少量でも出血があれば、すぐに医療機関を受診することで早期発見が可能です。下着に染みが付くことや下腹部痛も出血に次ぐ症状です。
乳がん
マンモグラフィ
乳房専用のレントゲン検査です。乳房を器械ではさんでレントゲンを撮ります。現在、乳がん検診には最も有効な検査であるとされていますが、下記にのべるような問題点も指摘されています。触診や超音波検査を併用するべきです。
超音波検査
乳腺超音波検査は、受ける人の苦痛が
少なく、体への害もないのが特徴です。特に若くて乳腺の量が多い方ではマンモグラフィで見つからない小さい癌を発見できることもあります。マンモグラフィでみつけやすいものもあれば、超音波検査でみつけやすいものもあります。
乳がんの自己検診法
乳房の表面に、小さなくぼみやしわ、はれがないかどうかを鏡でみて、チェックします。乳がんのもっともできやすい場所は、乳頭の上方からわきの下にかけてのあいだです。
次に両手を高く上げ、このとき、乳房のどこかにひきつれを感じることがあれば、その位 置をチェックします。腕を上げた姿勢のまま、少しからだをひねって確認します。
乳頭を指でつまみ、根元付近を少ししぼります。このとき血の混じった分泌液が出ないかどうかチェックします。
指の腹で乳房の表面全体を軽くなで、しこりがないかどうかをチェックします。かすかに盛り上がった感じや硬い感じが、指先に伝わってこないかチェックします。乳がんのしこりは硬めで、表面はでこぼこしていて、触れても痛みはありません。
マンモグラフィーの問題点
アメリカ 高濃度乳房 通知義務に
乳がん検診で使われるマンモグラフィー(乳房エックス線撮影)で検査をするのは、乳がん検診にとても有効ですが、確定診断はできません。
授乳期以外でも乳房が膨らんでいるのは、実は人間ぐらいのです。人間の女性の乳房は9割が脂肪で残り1割が乳腺でできています。
人間は、感覚器官として耳や鼻があまりよくありません。声やにおいで判断より、視覚情報に頼ることが多いのです。さらに、直立2足歩行になったため、見えやすい胸をふくらますことで、女性は妊娠・育児能力をアピールするようになってきて、これに対応して、男性は女性の胸(乳房)の状態で相手の妊娠・育児能力を判断するように進化したのではないかと考えられています。セックス・アピールとしての乳房の役割があるため、脂肪組織を発達させた乳房をもっているとかんがえられます。
高濃度乳房は、脂肪組織と比較して、乳腺実質の割合が多い乳房のことをいいます。英語では、Dense Breastと呼びますが、マンモグラフィーを撮っても、乳房の画像が全体に白く写り、そこに同じく白く写るがんは見えにくくなってしまいます。
雪の原に白いウサギがいるようなもので、定期的に乳がん検診を受けていても早期発見できないケースが問題になっています。自治体の検診などで、高濃度乳房で、「がんが、実際には発見が難しい」のに、「異常なし」と通知されてしまいます。結果が判然としないのに、検査を受けた人は異常なしと安心してしまうのです。
アメリカでは、2008年から高濃度乳房の告知がはじまっていますが、2019年4月アメリカ食品医薬品局(FDA)は、検査機関に対し、個々の乳房のタイプを本人に一律に通知するように義務づけることをにしました。
日本でも通知の必要性が課題になっていますが、関連学会や厚生労働省などは、高濃度乳房を病気と誤解される懸念があるとして、一律通知は時期早計と2018年5月に各自治体に通知しています。
日本の高濃度乳房の人の割合ですが、40代で50~70%・50代で30~50%・60代で20~30%・70代で10~20%程度と考えらています。ヨーロッパやアメリカに比べて高率です。
乳がん検診は40歳以上が対象とされ、費用を一部負担するのみで、検診を受けることができます。39歳以下は自費での検診となります。
(お勤めの職場によっては年1回の健康診断の際、補助対象となっている良い会社もあります。)
マンモグラフィー検査をしたから確実に安心というわけではありません。高濃度乳房の場合、見逃されやすいということを自らで認識しておく必要があるということです。
高濃度乳房において病変を見つけにくいことを補う検査法として超音波検査があります。超音波検査を追加することでマンモグラフィ単独検査よりがん発見率が上がるという研究結果が得られています。ただし、偽陽性も増加して受診者の不利益が増すことも明らかになっています。結果としてがんではないものに対して、がんかもしれないので精密検査を受けましょうという率が増えるということです。
乳がんだけでなく、この問題はすべてのがんに言えることです。
続きは口腔がんのページでお話します、現在執筆中です
口腔がんもそうですが、もしかしたらがんかもしれないと、われわれ歯医者が思ったとき、躊躇無く患者さんに、がんの精密検査をすすめるかいつも悩んでいます。
最終的な確定診断は、怪しい組織を取ってきてそれを顕微鏡で覗く組織病理検査が必要です。どんな名医でも、組織検査なしにがんの診断をすることはできません。見ただけでは「がんです」とも「がんじゃありません。大丈夫です」とも判断できません。
念のため、大学病院にお願いして、検査をしてもらっても、ほとんどが、「クラス1」つまり正常細胞で異常なしです。検査結果がでるまで、心配で食事もノドを通らなかったという人もいます。よけいな心配を患者さんにストレスをかけてしまいます。これもがん検診の難しいところです。ちなみに、クラスⅡ:異型細胞は存在するが、悪性ではない・クラスⅢは二つあって、Ⅲa 軽度・中等度異型性(悪性を少し疑う)・Ⅲb 高度異型性(悪性をかなり疑う)、クラスⅣ:悪性細胞の可能性が高い、クラスⅤ:悪性と断定できる異型細胞がある です。
ただ浅草田中歯科医院でも、年1人ぐらいでがんの患者さんが見つかっています。